Herzrhythmusstörungen
Bereits jetzt wissen wir, dass in den kommenden Jahrzehnten zunehmend Menschen an Herzrhythmusstörungen leiden werden. Insbesondere nimmt die Häufigkeit des Vorhofflimmerns (VHF) zu, deren Anzahl deutschlandweit aktuell auf ca. 2 Million Menschen geschätzt wird. Vorhofflimmern ist zwar nicht akut lebensbedrohlich, birgt jedoch einige Risiken (Schlaganfall, Herzschwäche) und kann nicht selten die Lebensqualität des Betroffenen erheblich beeinträchtigen. Viele der uns bekannten Herzrhythmusstörungen können durch einen therapeutischen Eingriff mit speziellen Herzkathetern, der Katheterablation, dauerhaft geheilt werden (AVNRT, WPW, Vorhofflattern). Ein erfolgreicher Eingriff führt in vielen Fällen dazu, dass Medikamente reduziert werden können oder sogar ganz darauf verzichtet werden kann.
Vorhofflimmern (VHF)
Vorhofflimmern zählt mittlerweile zu den Volkserkrankungen. Mit steigendem Lebensalter nimmt die Inzidenz zu.
Vorhofflimmern führt bei vielen Menschen zu einer erheblichen Einschränkung der Lebensqualität. Durch die Abnahme der Herzleistung kann nicht nur die Lebensqualität, sondern auch die Lebenserwartung weiter eingeschränkt werden. Häufig schildern die Patienten eine belastungsabhängige Luftnot, Herzrasen, Herzstolpern, Schwindel oder Brustenge. Die Behandlung von Vorhofflimmern stellt nach wie vor eine große Herausforderung für das gesamte medizinische Personal dar. In den letzten 40 Jahren hat sich hinsichtlich der medikamentösen Therapie in diesem Bereich nur wenig verändert. Dahingegen haben die moderne Kathetertechnik enorme Fortschritte gemacht. Die Katheterablation des Vorhofflimmern stellt heute für viele Patienten eine Chance dar, diese Herzrhythmusstörung langfristig unter Kontrolle zu bringen.
Wir beraten Sie gerne persönlich, ob Sie von dieser Behandlungsform profitieren könnten und welche Alternativen es gibt.
Vorhofflattern
Vorhofflattern führt, genauso wie Vorhofflimmern, bei den meisten Betroffenen zu einem anhaltend schnellen Puls.
Die Beschwerden unterscheiden sich hierbei nicht wesentlich. Unbehandelt erhöht das Vorhofflattern ebenso wie das Vorhofflimmern das Schlaganfallrisiko. Auch die Entstehung einer Herzschwäche ist hierbei möglich, insbesondere wenn das Vorhofflattern über mehrere Tage oder Wochen unbehandelt bleibt. Nicht selten kommen die Patienten mit der Erstsymptomatik belastungsabhängiger Luftnot in die Klinik. Die Ablationstherapie des Vorhofflatterns findet im Gegensatz zu der des Vorhofflimmerns im rechten Vorhof statt und ist sehr risikoarm.
Mit Hilfe eines Ablationskatheters, welche wie bei jeder elektrophysiologischen Untersuchung über die große Vene in der Leistenbeuge eingeführt wird, erfolgt die Verödung im Herzen. Vorhofflattern als Herzrhythmusstörung kann somit kurativ behandelt werden.
Re-Entrytachykardien
Re-Entry-Tachykardien gehören meist zu den gutartigen Herzrhythmusstörungen. Das Reizleitungssystem des menschlichen Herzens weist gewisse Besonderheiten auf, die in einigen Fällen dazu führen können, dass die Elektrik im Herzen in kreisenden Bewegungen gefangen ist. Dies führt dann nicht selten zu sehr schnellen Herzschlägen. Sehr viele Menschen empfinden eine derartige Situation als sehr unangenehm, wenn nicht sogar als beängstigend. Daher empfehlen wir in solchen Fällen, sofern keine Kontraindikationen vorliegen, die Therapie der Katheterablation.
Diagnostik
Folgende diagnostische Methoden kommen in unserer Klinik zum Einsatz:
- 12 Kanal Ruhe-EKG
- Langzeit-EKG (> 24 h)
- Belastungs-EKG (Ergometrie)
- Implantierbarer Ereignisrekorder
- Transthorakale Echokardiographie
- 3D-Echokardiographie und Deformationsanalyse
- Kontrastechokardiographie
- Transösophageale Echokardiographie
- Kontrolle aller gängigen Herzimplantate (Herzschrittmacher, ICD, CRT, Ereignisrekorder)
- Koronarangiographie
- elektrophysiologische Untersuchung
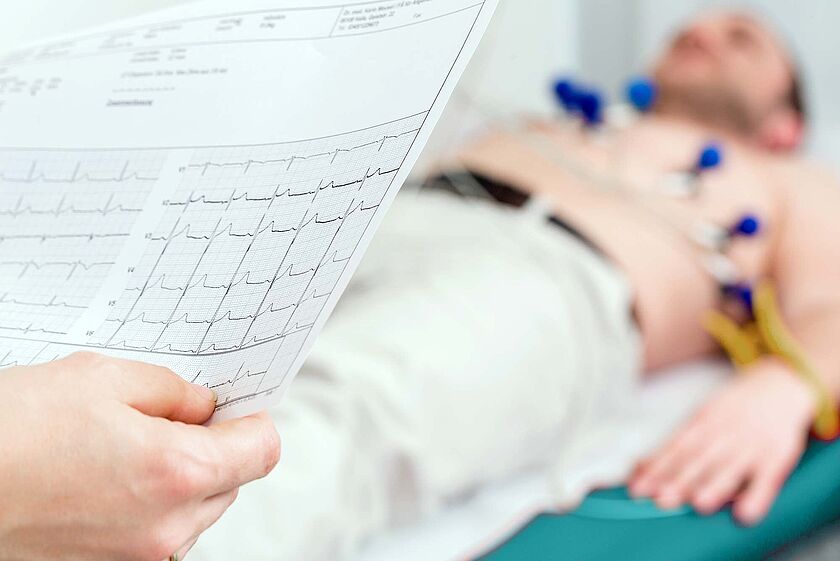
Ruhe-EKG
Die 12-Kanal-Ruhe-Elektrokardiographie (Ruhe-EKG) hilft, über die Haut aufgebrachte Elektroden unter Ruhebedingungen relevante Herzrhythmusstörungen oder sogar Durchblutungsstörungen sicher aufzuspüren. Sofern eine Auffälligkeit im 12-Kanal-EKG dokumentiert werden konnte, lässt sich in den meisten Fällen auch hieraus ableiten, welchen Ursprungsort die vermutete Herzrhythmusstörung haben könnte oder welche Herzkranzarterie von einer Engstelle betroffen sein könnte. Anhand dieser wichtigen Informationen, die innerhalb weniger Minuten vorliegen, erarbeiten wir weitere Therapiekonzepte.
Langzeit-EKG
Das Langzeit-EKG ermöglicht eine kontinuierliche EKG-Registrierung über 24 Stunden- bis zu sieben Tage. Sie können mit dem LZ-EKG-Gerät nach Hause gehen und Ihren Alltag wie gewohnt fortsetzen. Die verlängerte Aufzeichnungsphase verbessert die Diagnostik von Herzrhythmusstörungen und hilft, die medikamentöse Behandlung individuell anzupassen.
Implantierbarer Ereignisrekorder
Herzrhythmusstörungen treten teilweise sehr selten auf und lassen sich anhand der o.g. EKG-Aufzeichnungen nur schwer erkennen. In solchen Fällen ist es manchmal notwendig, einen implantierbaren Ereignisrekorder einzusetzen, der den Herzrhythmus über mehrere Jahre hinweg monitoren kann. Derartige Geräte haben etwa die Größe eines kleinen USB-Sticks. Wir implantieren diese in lokaler Betäubung unter die Haut auf Höhe des Herzens. Dazu ist nur ein sehr kleiner Schnitt notwendig.
Belastungs-EKG (Ergometrie)
Die Ergometrie ist eine Belastungsuntersuchung. Sie wird in sitzender oder halb-liegender Position auf einem Trainingsfahrrad durchgeführt. Dabei wird das EKG kontinuierlich aufgezeichnet, und es lassen sich wichtige Informationen über verschiedene Kreislauffunktionen gewinnen. Neben der allgemeinen körperlichen Belastbarkeit, werden Blutdruck, Herzfrequenz dokumentiert. Manchmal ergeben sich Hinweise auf Durchblutungsstörungen am Herzen.
Transthorakale (TTE) und transösophageale (TEE) Echokardiografie
Die Echokardiographie ermöglicht es uns, das schlagende Herz in Echtzeit und mit modernen Systemen sogar dreidimensional zu beobachten. Durch das Aufsetzen des Schallkopfs auf die Brustwand oder das Einführen der Schallsonde über die Speiseröhre (wie bei einer Magenspiegelung) werden Ultraschallbilder des schlagenden Herzens erzeugt. Dabei können wir genau erkennen, ob eine strukturelle oder funktionelle Herzstörung vorliegt. Zum Beispiel lassen sich hierüber eine Herzschwäche oder auch ein Herzklappenfehler schnell und ohne Belastung nachweisen.
Viele Fragestellungen lassen sich mit diesem Verfahren schnell abklären wie z.B.:
- Myokardischämie = Sauerstoffmangel des Herzmuskels
- Veränderungen der Herzhöhlen bzw. der Herzwände und ihrer Bewegungen
- mögliche abgelaufene Herzinfarkte mit Narbenbildung
- Klappenvitien = Herzklappenfehler
- Thrombenbildung = Blutgerinnsel im Herzen
- Herzinsuffizienz = Herzschwäche
- Arrhythmien = Herzrhythmusstörungen
- Aneurysma Bildung = Aussackung des Herzens
- Septumdefekte = Löcher in der Herzscheidewand
- Perikarderguss = Erguss des Herzbeutels
- Myokarditis = Herzmuskelentzündungen
Wenn mit den umfangreichen nicht-invasiven Verfahren die Ursache der Beschwerden nicht ausreichend geklärt werden kann, besteht die Möglichkeit des Einsatzes invasiver Methoden zur weiteren Diagnostik und Therapie.
Therapieformen
Folgende Therapie-Methoden kommen in unserer Klinik zum Einsatz:
- medikamentöse Therapie bei Angina Pectoris oder Dyspnoe
- medikamentöse Therapie von Herzrhythmusstörungen oder der Herzschwäche
- externe oder interne Elektrokardioversion
- Aufdehnung-/ Stentimplantation bei Engstellen an den Herzkranzgefäßen
- Intravaskulärer Ultraschall (IVUS)
- Invasive Flussmessung der Herzkranzarterien (iFR und FFR)
- Lithotrypsie
- Orbitale Artherektomie
- Implantation von Herzohrverschlüssen (LAA-Verschluss)
- Interventioneller Verschluss von pFO und ASD
- Katheterbehandlung der Mitral- und Trikuspidalklappeninsuffizienz
- Kathetergestützter Aortenklappenersatz
- Katheterablation von Herzrhythmusstörungen
- Implantation von Herzschrittmachern und Defibrillatoren (1-, 2- oder 3-Kammer)
- Implantation von subcutanen Defibrillatoren
- Implantation von Aggregaten zur Steigerung der Herzleistung (CRT-P/D)
Medikamentöse Therapie
Bei leichten Formen von Herzrhythmusstörungen kann eine angepasste medikamentöse Therapie bereits zum gewünschten Erfolg verhelfen. Hierbei kommen unterschiedliche Medikamente zum Einsatz, welche ein sehr gutes Wirkungs- und Nebenwirkungsprofil aufweisen, wie z.B. sog. Beta-Blocker oder sog. Calcium-Antagonisten. Bei schweren Formen von Herzrhythmusstörungen kann es auch hin und wieder notwendig sein stärkere Medikamente einzusetzen. Zuvor müssen wir allerdings ein genaues Nutzen vs. Risikoabschätzung vornehmen, um den bestmöglichen Benefit zu erzielen. Im Falle von medikamentös nicht beherrschbaren Herzrhythmusstörungen ist die Notwendigkeit einer Katheterablation in Erwägung zu ziehen.
Eine erstdokumentierte Herzschwäche wird in der Regel immer beginnend mit einer medikamentösen Therapie behandelt. Man kann hierbei erwarten, dass sich der Herzmuskel unter der medikamentösen Therapie erholt, und nach wenigen Wochen wieder mehr Leistung erbringt. In einigen Fällen setzt sich allerdings die Herzschwäche trotz einer adäquaten medikamentösen Therapie fort, sodass der Herzspezialist in diesen Fällen den Einsatz besonderer Geräte empfiehlt, welche die Herzleistung und somit auch die Lebensqualität steigern können.
Katheteruntersuchungen
Wie läuft eine Katheteruntersuchung in unserer Klinik ab?
Sofern die Indikation für eine invasive Untersuchung gestellt wurde, besprechen wir zunächst die möglichen Risiken und Komplikationen mit Ihnen. Dabei haben Sie selbstverständlich auch die Gelegenheit, Fragen zu stellen, die wir ausführlich beantworten.
Am Tag vor der Untersuchung sollten Sie blutverdünnende Medikation pausieren. Wir werden Ihre Blutwerte hinsichtlich des Gerinnungsstatus sowie der Schilddrüsen-, Nierenwerte und Elektrolyte kontrollieren. Falls erforderlich, erhalten Sie die notwendigen Voruntersuchungen, etwa eine Echokardiographie. In einigen Fällen (z.B. Vorhofflimmerablation, Vorhofohrverschluss) ist auch eine transösophageale (Schluck-) Echokardiographie notwendig, um die Strukturen im Herzen zu beurteilen und Blutgerinnsel auszuschließen. Ab 22 Uhr des Vortages dürfen Sie keine festen Nahrungsmittel mehr zu sich nehmen. Am Morgen der Untersuchung werden Sie von unserem Pflegepersonal für die bevorstehende Untersuchung vorbereitet. Gegebenenfalls erhalten Sie Medikamente zur Beruhigung. Im Herzkatheterlabor erfolgt anschließend die Vorbereitung für die jeweilige Herzkatheteruntersuchung.
Linksherzkatheteruntersuchung und moderne interventionelle Verfahren
Die Linksherzkatheteruntersuchung
Die Linksherzkatheteruntersuchung ist ein diagnostisches Verfahren zur Darstellung der Herzkranzgefäße (Koronararterien) und zur Beurteilung der Herzfunktion. Sie wird durchgeführt, wenn der Verdacht auf eine Durchblutungsstörung des Herzens, beispielsweise bei koronarer Herzkrankheit, besteht.
Zu Beginn wird der Patient meist im Bereich des Handgelenks örtlich betäubt. Anschließend punktiert der Arzt die Arterie und führt eine sogenannte Schleuse ein. Über diese Schleuse können feine Katheter in das Gefäßsystem eingebracht werden. Unter Röntgendurchleuchtung wird der Katheter bis zum Herzen vorgeschoben und gezielt in die Öffnungen der Herzkranzgefäße platziert.
Über den Katheter wird Kontrastmittel eingespritzt, wodurch die Herzkranzgefäße in der Röntgendarstellung sichtbar werden. So lassen sich Engstellen (Stenosen) oder Verschlüsse erkennen und ihre Bedeutung beurteilen. Die Untersuchung dauert in der Regel 20–30 Minuten. Nach Entfernung des Katheters wird die Punktionsstelle mit Druckverband oder speziellen Verschlusssystemen versorgt.
PTCA, Stentimplantation und moderne interventionelle Verfahren
Wenn während der Untersuchung eine relevante Engstelle festgestellt wird, kann meist direkt eine Behandlung der Verengung erfolgen. Die häufigste Methode ist die perkutane transluminale Koronarangioplastie (PTCA). Dabei wird ein Ballonkatheter über einen Führungsdraht zur Engstelle vorgeschoben und dort kurzzeitig aufgeblasen. Dadurch wird die Verengung gedehnt und der Blutfluss verbessert.
Um ein erneutes Zusammenziehen des Gefäßes zu verhindern, wird ein Stent implantiert. Dabei handelt es sich um ein kleines Metallröhrchen, das im Gefäß verbleibt und es offenhält. Heute werden überwiegend medikamentenbeschichtete Stents (Drug-Eluting Stents) verwendet. Diese geben über Wochen hinweg Medikamente ab, die eine überschießende Narbenbildung im Gefäß verhindern und damit das Risiko einer erneuten Verengung (Restenose) deutlich reduzieren.
Zur genaueren Beurteilung und Behandlung stehen moderne Zusatzverfahren zur Verfügung. Mit dem HD-IVUS (High Definition Intravascular Ultrasound) kann das Gefäß von innen mittels Ultraschall dargestellt werden. Dadurch lassen sich Plaques, der Gefäßdurchmesser und die optimale Stentgröße sehr genau bestimmen.
Die FFR-Messung (Fractional Flow Reserve) ermöglicht die funktionelle Bewertung einer Gefäßverengung. Über einen speziellen Druckdraht wird der Druck vor und hinter einer Engstelle gemessen, um festzustellen, ob diese tatsächlich den Blutfluss bedeutsam einschränkt und daher behandelt werden sollte.
Bei stark verkalkten Gefäßen kommen spezielle Vorbereitungsverfahren zum Einsatz. Die intravaskuläre Lithotrypsie nutzt kurze Druckwellen, ähnlich wie bei der Behandlung von Nierensteinen, um Kalkablagerungen in der Gefäßwand aufzubrechen und das Gefäß besser aufzudehnen.
Eine weitere Methode ist die orbitale Atherektomie, bei der ein rotierender diamantbeschichteter Schleifkopf verkalkte Plaques abträgt und so das Gefäß für Ballon und Stent optimal vorbereitet.
Die Experten unseres Zentrums wählen immer die für Sie am besten geeignete Untersuchungs- und Behandlungsmethode aus.
LAA‑Verschluss (Verschluss des linken Vorhofohrs)
Der LAA‑Verschluss dient der Schlaganfallvorbeugung bei Patienten mit Vorhofflimmern. Bei dieser Herzrhythmusstörung kann sich im sogenannten linken Vorhofohr – einer kleinen Ausstülpung des linken Vorhofs – Blut stauen. Dabei können sich Blutgerinnsel bilden, die in den Blutkreislauf gelangen und einen Schlaganfall auslösen.
Normalerweise werden Betroffene mit blutverdünnenden Medikamenten behandelt. Wenn diese aufgrund eines stark erhöhten Blutungsrisikos nicht dauerhaft eingenommen werden können, kann ein Vorhofohrverschluss eine Alternative sein.
Der Eingriff erfolgt über einen Katheter, der meist über eine Vene in der Leiste zum Herzen geführt wird. Dort wird ein kleines Verschlusssystem, ähnlich einem Schirm oder einem Pfropfen, im Vorhofohr eingesetzt. Dieses Implantat verschließt den Eingang dauerhaft, sodass sich dort keine Blutgerinnsel mehr bilden können. Der Eingriff dauert unter einer Stunde und wird unter Röntgen‑ und Ultraschallkontrolle durchgeführt.
ASD‑ und PFO‑Verschluss
Ein ASD (Vorhofseptumdefekt) oder ein PFO (persistierendes Foramen ovale) ist eine kleine Öffnung in der Wand zwischen den beiden Herzvorhöfen. Ein PFO ist eine Verbindung, die vor der Geburt normal ist, sich bei manchen Menschen jedoch nicht vollständig schließt. Ein ASD ist ein angeborener Defekt der Vorhofscheidewand.
In vielen Fällen verursacht diese Öffnung keine Beschwerden. In bestimmten Situationen können jedoch kleine Blutgerinnsel aus der rechten Herzseite in den Körperkreislauf gelangen und beispielsweise einen Schlaganfall auslösen.
Der Verschluss erfolgt meist kathetergestützt ohne offene Operation. Über eine Vene in der Leiste wird ein dünner Katheter bis zum Herzen vorgeschoben. Anschließend wird ein spezielles Schirmchen‑Implantat eingesetzt. Dieses besteht aus zwei kleinen Metallgeflecht-Scheiben mit feinem Gewebe. Es entfaltet sich an der Öffnung und verschließt sie dauerhaft. Mit der Zeit wächst körpereigenes Gewebe über das Implantat. Der Eingriff erfolgt im Katheterlabor und dauert deutlich weniger als 1 Stunde.
Mitralklappen‑Clipping
Das Mitralklappen‑Clipping ist ein minimalinvasives Verfahren zur Behandlung einer undichten Mitralklappe. Die Mitralklappe liegt zwischen dem linken Vorhof und der linken Herzkammer und sorgt dafür, dass das Blut nur in eine Richtung fließt. Wenn sie nicht mehr richtig schließt, kann Blut in den Vorhof zurückfließen.
Dies wird Mitralklappeninsuffizienz genannt und kann zu Luftnot, verminderter Belastbarkeit oder Wassereinlagerungen im Körper führen. Besonders bei älteren oder schwer kranken Patienten kann eine offene Herzoperation zu riskant sein.
Beim Mitralklappen‑Clipping wird über eine Vene in der Leiste ein Katheter bis zum Herzen vorgeschoben. Über diesen Katheter wird ein kleiner Clip zur Mitralklappe geführt und unter Ultraschall‑ und Röntgenkontrolle positioniert.
Der Clip verbindet gegenüberliegende Teile der Klappensegel miteinander. Dadurch schließt die Klappe besser und das Zurückfließen des Blutes wird deutlich reduziert. Der Eingriff erfolgt unter Vollnarkose im Herzkatheterlabor und dauert meist ca. 1 Stunde.
TAVI (Transkatheter‑Aortenklappenimplantation)
Die TAVI ist ein Verfahren zum Ersatz einer stark verengten Aortenklappe. Diese Klappe liegt zwischen der linken Herzkammer und der Hauptschlagader. Wenn sie stark verkalkt ist, spricht man von einer Aortenklappenstenose. Dadurch muss das Herz deutlich stärker arbeiten, um Blut in den Körper zu pumpen.
Typische Beschwerden sind Luftnot, Brustschmerzen, Schwindel oder Ohnmachtsanfälle.
Bei der TAVI wird über eine Arterie – meist in der Leiste – ein Katheter bis zum Herzen geführt. Über diesen Katheter wird eine künstliche Herzklappe zur erkrankten Aortenklappe gebracht. Die neue Klappe sitzt auf einem Metallgerüst und wird an der richtigen Stelle entfaltet.
Sie drückt die alte, verkalkte Klappe zur Seite und übernimmt sofort ihre Funktion, sodass das Blut wieder ungehindert in den Körper fließen kann.
Der Eingriff erfolgt unter Sedierung im Herzkatheterlabor und dauert meist ca. 1 Stunde.
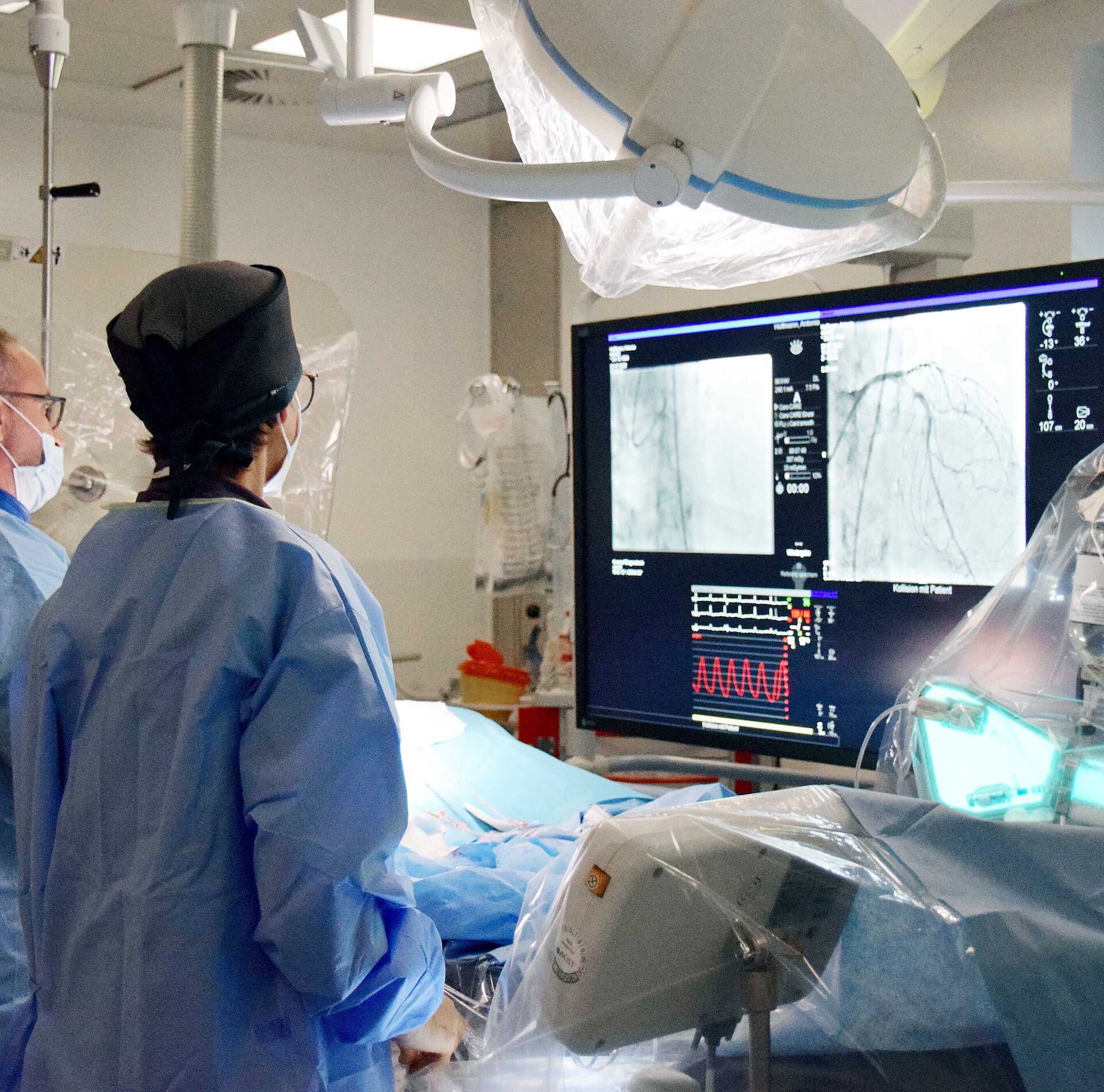
Elektrophysiologische Untersuchung
Die elektrophysiologische Untersuchung ist eine hochspezialisierte Methode zur Diagnostik von Herzrhythmusstörungen. Hierbei werden nach lokaler Betäubung der Leistenbeuge, mehrere spezielle Katheter über die Venen des Körpers an definierte Stellen innerhalb des Herzens positioniert.
Spezifische Stimulationsmanöver helfen uns hierbei die vermuteten Herzrhythmusstörungen sicher auszulösen, sodass eine individuelle Behandlung – häufig in Form einer sich unmittelbar an die Diagnostik anschließenden Katheterablation – geplant und vorgenommen werden kann.
Katheterablation von Herzrhythmusstörungen
In der Regel läuft eine EPU über die rechte Leistenvene ab. Über diese bringen wir mehrere Katheter zum Herzen, über die elektrische Signale im Herzen abgegriffen und analysiert werden können. Mithilfe eines speziellen Katheters (des Mapping-Katheters) wird darüber hinaus eine 3-dimensionale Landkarte der Herzinnenwand erstellt. Diese Landkarte machen wir uns zunutze, um in Ihrem Herzen millimetergenau die Stelle aufzusuchen, an der wir die Herzrhythmusstörung vermuten. Sobald wir die Stelle identifizieren konnten, erfolgt die geplante Katheterablation noch in derselben Sitzung.
Bei der Katheterablation wird mithilfe eines speziellen Herzkatheters von der Leistenbeuge das im Herzen verantwortliche Gewebe verödet. Der Herzspezialist spricht dann z.B. davon, dass die Herzrhythmusstörung ihren Ursprung in der rechten oder linken Herzhälfte hat. Je nachdem, wo wir die Herzrhythmusstörung vermuten, müssen unterschiedliche Vorbereitungen vor jedem geplanten Eingriff getroffen werden.
Unser 3D-Mapping-System ist eines der modernsten auf dem Markt.
Das hochmoderne Rhythmia HDx 3D Mapping-System, mit dem hochpräzisen IntellaMap Orion Katheter ermöglicht in kürzester Zeit die Erstellung einer 3D-Landkarte des Herzens. Mit deren Hilfe lassen sich hochkomplexe Herzrhythmusstörungen sicher analysieren und lokalisieren.
Wir haben dank dieser fortschrittlichen Technik die Möglichkeit, in nur wenigen Minuten eine detaillierte 3D-Landkarte (Mapping) des Herzens zu erstellen. Hierbei werden zeitgleich tausende sog. elektroanatomischer Punkte im Herzen annotiert und hoch präzise analysiert.
Herzschrittmachertherapie
Herzschrittmacher setzen wir zur Behandlung von langsamen Herzrhythmusstörungen ein. Sie unterstützen oder ersetzen den kranken natürlichen Herzrhythmus. Die Implantation der modernen Systeme ist komplikationsarm und kann bei ausgewählten Patienten ambulant erfolgen. Die Elektroden des Herzschrittmachers werden dabei so platziert, dass sie die Herzaktivität registrieren und das Herz, wenn notwendig, zuerst in einem Vorhof und dann in einer Kammer stimulieren.
Heutige Herzschrittmacher verfügen über sehr viele individuell anpassbare Sicherheitsalgorithmen und Überwachungsfunktionen. Besonders wichtig ist die lange Batterielebensdauer von bis zu 10 Jahren. Auch der Einbau von MRT-fähigen Systemen, mit denen kernspintomographische Untersuchungen gefahrlos durchgeführt werden können, ist bei uns möglich.
Implantierbarer Kardioverter-Defibrillator (ICD)
Der plötzliche Herztod ist eine der häufigsten Todesursachen in Deutschland und kann prinzipiell ohne Vorwarnung eintreten. Bei Risikopatienten, die wir oft bereits im Vorfeld identifizieren können, kann der Rhythmustod durch die Implantation eines Defibrillators verhindert werden. Dies gilt besonders für Patienten mit Herzmuskelschwäche oder bereits überlebtem plötzlichem Rhythmustod, aber auch bei manchen angeborenen Herzerkrankungen. Wir beraten Sie gerne, ob diese Therapieform für Sie sinnvoll ist.
Biventrikuläre Stimulationstherapie zur Behandlung der schweren Herzmuskelschwäche:
Zur Behandlung einer Herzmuskelschwäche stehen uns heute sehr wirksame Medikamente zur Verfügung. Bei einigen Patienten mit schwerer Herzschwäche und zusätzlichen Erregungsleitungsstörungen des Herzens kann die Herzleistung durch die kardiale Resynchronisationstherapie, eine spezielle Form der Herzschrittmacherbehandlung, verbessert werden. Wir verfügen über umfassende Expertise in der operativen Versorgung und Programmierung dieser komplexen Schrittmachersysteme. Wir beraten Sie gerne persönlich, ob Sie von diesem Behandlungsverfahren profitieren.
So finden Sie uns
Klinik für Kardiologie und Rhythmologie
St. Elisabeth-Str. 2-653894 MechernichSekretariat, 1. OG (Gebäude A)
Hinweis zum Datenschutz
Bitte bestätigen Sie die Aktivierung dieser Karte.
Nach der Aktivierung werden Cookies gesetzt und Daten an Google übermittelt. Zur Datenschutzerklärung von Google